ညှပ်ရိုးကျိုးခြင်းသည် လက်တွေ့ဆေးခန်းတွင် အဖြစ်အများဆုံး အပေါ်ပိုင်း ခြေလက်ကျိုးခြင်းများထဲမှ တစ်ခုဖြစ်ပြီး ညှပ်ရိုးကျိုးခြင်း၏ ၈၂% သည် အလယ်ရိုးကျိုးခြင်း ဖြစ်သည်။ သိသာထင်ရှားသော နေရာရွေ့ခြင်းမရှိသော ညှပ်ရိုးကျိုးခြင်းအများစုကို ရှစ်ခုပါ ပတ်တီးများဖြင့် ရှေးရိုးစွဲကုသမှုဖြင့် ကုသနိုင်ပြီး သိသာထင်ရှားသော နေရာရွေ့ခြင်း၊ ကြားခံပျော့ပျောင်းသောတစ်ရှူးများ၊ သွေးကြော သို့မဟုတ် အာရုံကြောဆိုင်ရာ ထိခိုက်မှုအန္တရာယ် သို့မဟုတ် လုပ်ဆောင်နိုင်စွမ်းမြင့်မားသော လိုအပ်ချက်များရှိသည့် အခြေအနေများတွင် ပြားများဖြင့် အတွင်းပိုင်းပြုပြင်မှု လိုအပ်နိုင်သည်။ ညှပ်ရိုးကျိုးခြင်း၏ အတွင်းပိုင်းပြုပြင်မှုပြီးနောက် nonunion နှုန်းမှာ ၂.၆% ခန့် နည်းပါးသည်။ ရောဂါလက္ခဏာပြသော nonunion များသည် ပုံမှန်အားဖြင့် ပြန်လည်ခွဲစိတ်ကုသမှု လိုအပ်ပြီး အဓိကနည်းလမ်းမှာ cancellous bone grafting နှင့် အတွင်းပိုင်းပြုပြင်မှုတို့ ပေါင်းစပ်ခြင်းဖြစ်သည်။ သို့သော် nonunion ပြန်လည်ပြုပြင်မှု ခံယူပြီးသော လူနာများတွင် ထပ်တလဲလဲဖြစ်ပေါ်သော atrophic nonunion များကို စီမံခန့်ခွဲခြင်းသည် အလွန်စိန်ခေါ်မှုတစ်ရပ်ဖြစ်ပြီး ဆရာဝန်များနှင့် လူနာများ နှစ်ဦးစလုံးအတွက် အခက်အခဲတစ်ရပ်အဖြစ် ရှိနေဆဲဖြစ်သည်။
ဤပြဿနာကို ဖြေရှင်းရန်အတွက် ရှီးအန်းကြက်ခြေနီဆေးရုံမှ ပါမောက္ခတစ်ဦးသည် ပြန်လည်ခွဲစိတ်မှု မအောင်မြင်ပြီးနောက် ညှပ်ရိုးကျိုးခြင်း၏ ပြန်လည်ပြုပြင်မထားသော nonunions များကို ကုသရန် autologous iliac bone structural grafting နှင့် autologous cancellous bone grafting ပေါင်းစပ်ခြင်းကို ဆန်းသစ်တီထွင်အသုံးပြုခဲ့ပြီး ကောင်းမွန်သောရလဒ်များ ရရှိခဲ့သည်။ သုတေသနရလဒ်များကို "International Orthopaedics" ဂျာနယ်တွင် ဖော်ပြခဲ့သည်။

ခွဲစိတ်ကုသမှု
ခွဲစိတ်ကုသမှုဆိုင်ရာ လုပ်ထုံးလုပ်နည်းများကို အောက်ပါပုံဖြင့် အကျဉ်းချုပ်ဖော်ပြနိုင်ပါသည်။
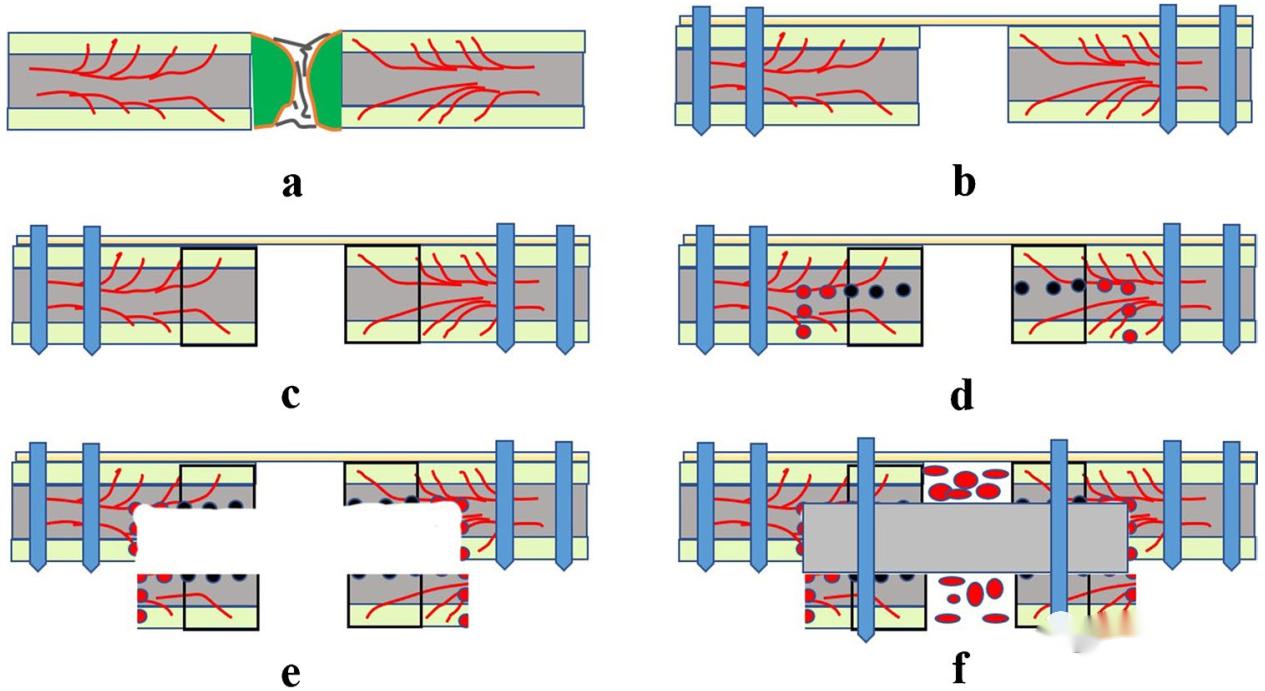
က: မူလ clavicular fixation ကိုဖယ်ရှားပါ၊ ကျိုးနေသောအဖျားရှိ sclerotic အရိုးနှင့် fiber အမာရွတ်ကိုဖယ်ရှားပါ။
ခ: ပလတ်စတစ် ညှပ်ရိုးပြန်လည်တည်ဆောက်ရေးပြားများကို အသုံးပြုခဲ့ပြီး၊ ညှပ်ရိုး၏ အလုံးစုံတည်ငြိမ်မှုကို ထိန်းသိမ်းရန်အတွက် အတွင်းနှင့် အပြင်အစွန်များတွင် သော့ခတ်ဝက်အူများကို ထည့်သွင်းခဲ့ပြီး၊ ညှပ်ရိုး၏ ကျိုးနေသောအစွန်တွင် ကုသမည့်နေရာတွင် ဝက်အူများကို မတပ်ဆင်ခဲ့ပါ။
ဂ: ပြားပြုပြင်ပြီးနောက်၊ ကျိုးနေသောအရိုး၏ အဆုံးတစ်လျှောက်တွင် Kirschler အပ်ဖြင့် အတွင်းနှင့် အပြင်သို့ အပေါက်မှ သွေးယိုစိမ့်သည်အထိ အပေါက်များ ဖောက်ပါ (ငရုတ်ကောင်းနီ လက္ခဏာ)၊ ၎င်းသည် ဤနေရာတွင် အရိုးသွေးသယ်ယူပို့ဆောင်မှု ကောင်းမွန်ကြောင်း ညွှန်ပြသည်။
d: ဤအချိန်တွင် အတွင်းနှင့် အပြင် ၅ မီလီမီတာ ဆက်လက်တူးဖော်ပြီး နောက်ကျောတွင် အလျားလိုက်အပေါက်များ တူးဖော်ပါ၊ ၎င်းသည် နောက်တစ်ကြိမ် အရိုးခွဲစိတ်မှုအတွက် အထောက်အကူဖြစ်စေပါသည်။
e: မူလတူးဖော်ထားသောအပေါက်တစ်လျှောက် အရိုးခွဲစိတ်ပြီးနောက်၊ အရိုးပြွန်တစ်ခုချန်ထားရန် အောက်ဘက်အရိုးအပေါ်ယံလွှာကို ရွှေ့ပါ။
f: Bicortical iliac အရိုးကို အရိုးပေါက်ထဲသို့ ထည့်သွင်းပြီးနောက် အပေါ်ပိုင်း cortex၊ iliac crest နှင့် အောက်ပိုင်း cortex တို့ကို screws များဖြင့် ပြုပြင်ထားသည်။ iliac cancellous အရိုးကို အရိုးကျိုးသည့်နေရာထဲသို့ ထည့်သွင်းခဲ့သည်။
ပုံမှန်
ဖြစ်ရပ်များ-
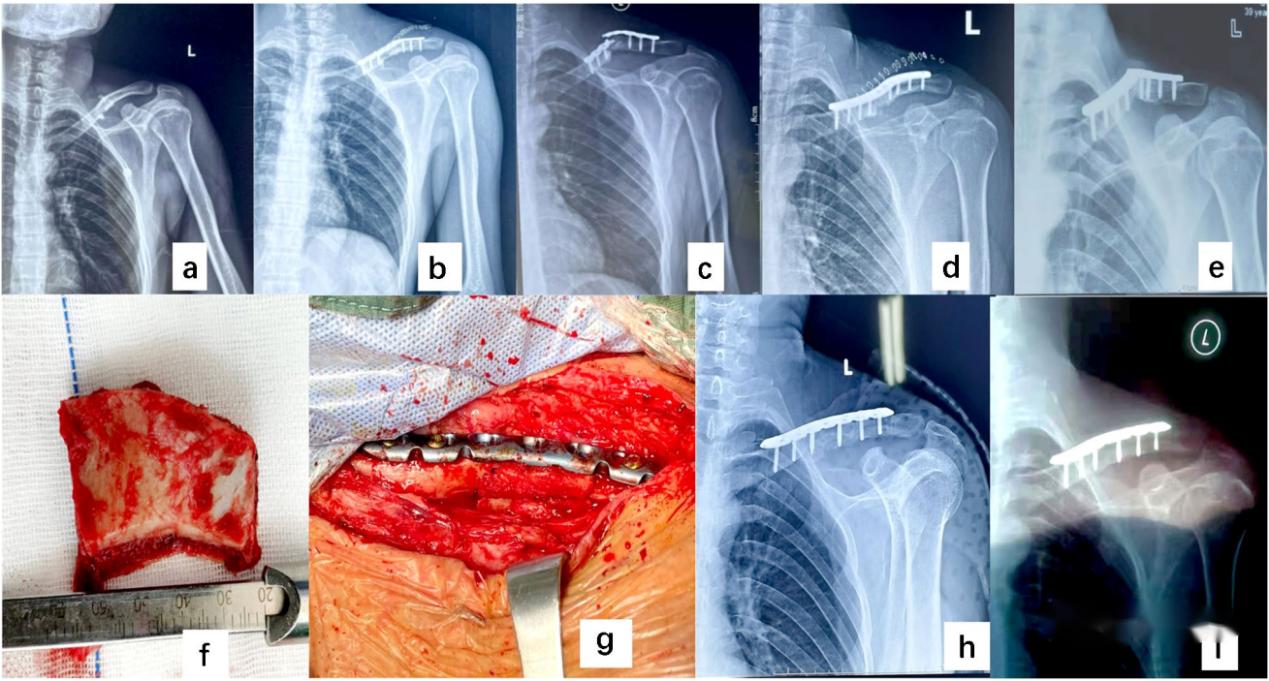
▲ လူနာသည် ထိခိုက်ဒဏ်ရာရရှိမှုကြောင့် ဘယ်ဘက်ညှပ်ရိုးအလယ်တွင် ကျိုးသွားသော အသက် ၄၂ နှစ်အရွယ် အမျိုးသားတစ်ဦးဖြစ်သည် (က)။ ခွဲစိတ်ပြီးနောက် (ခ)။ ခွဲစိတ်ပြီးနောက် ၈ လအတွင်း အရိုးကျိုးခြင်းနှင့် အရိုးမတွယ်ကပ်ခြင်းကို ပြန်လည်ပြုပြင်ခဲ့သည် (ဂ)။ ပထမအကြိမ်ပြန်လည်ပြုပြင်ပြီးနောက် (ဃ)။ သံမဏိပြားပြန်လည်ပြုပြင်ပြီး ၇ လအကြာတွင် ကျိုးခြင်းနှင့် မပျောက်ကင်းခြင်း (င)။ ilium cortex ၏ structural bone grafting (စ၊ ဆ) ပြီးနောက် အရိုးကျိုးခြင်းသည် ပျောက်ကင်းသွားသည် (ဇ၊ ဈ)။
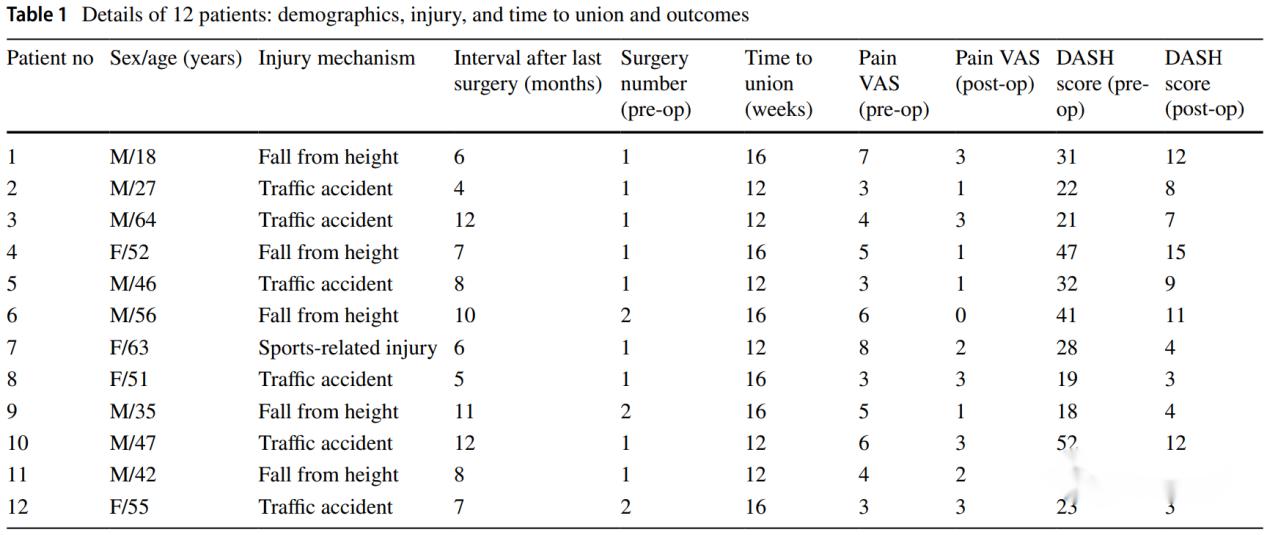
စာရေးသူ၏ လေ့လာမှုတွင် အရိုးမပေါင်းစည်းခြင်းဆိုင်ရာ ဖြစ်ရပ် ၁၂ ခုကို ထည့်သွင်းထားပြီး ခွဲစိတ်ပြီးနောက် အရိုးပြန်ကောင်းလာကာ လူနာ ၂ ဦးတွင် နောက်ဆက်တွဲပြဿနာများ၊ ခြေသလုံးကြွက်သားကြားသွေးကြောပိတ်ခြင်း ၁ ခုနှင့် iliac အရိုးဖယ်ရှားရာတွင် နာကျင်ခြင်း ၁ ခု ကြုံတွေ့ခဲ့ရသည်။
Refractory clavicular nonunion သည် လက်တွေ့ဆေးခန်းတွင် အလွန်ခက်ခဲသောပြဿနာတစ်ခုဖြစ်ပြီး လူနာများနှင့် ဆရာဝန်များ နှစ်ဦးစလုံးအတွက် စိတ်ပိုင်းဆိုင်ရာ ဝန်ထုပ်ဝန်ပိုးဖြစ်စေပါသည်။ ဤနည်းလမ်းကို ilium ၏ cortical bone ၏ structural bone grafting နှင့် cancellous bone grafting တို့နှင့် ပေါင်းစပ်ခြင်းဖြင့် အရိုးပြန်လည်ကောင်းမွန်လာစေရန် ကောင်းမွန်သောရလဒ်ကို ရရှိခဲ့ပြီး၊ ထိရောက်မှုမှာလည်း တိကျမှန်ကန်သောကြောင့် ဆရာဝန်များအတွက် ကိုးကားချက်အဖြစ် အသုံးပြုနိုင်ပါသည်။
ပို့စ်တင်ချိန်: ၂၀၂၄ ခုနှစ်၊ မတ်လ ၂၃ ရက်